Theo đó, có 28 bệnh nhân đến bệnh viện, chỉ trong hơn một tháng rưỡi kể từ khi các tỉnh miền Trung liên tiếp hứng chịu 5 cơn bão liên tiếp đổ bộ.
Thống kê của bệnh viện cho thấy, trong các bệnh nhân nhập viện có 50% bệnh nhân đến từ các tỉnh Hà Tĩnh, Quảng Bình, Quảng Trị...,
Trong đó, nhiều bệnh nhân đến từ các huyện thuộc tỉnh Thừa Thiên Huế như huyện Phú Lộc, Phú Vang, Quảng Điền, Phong Điền, Hương Thủy..của tỉnh Thừa Thiên Huế.
Điều lo lắng, không ít bênh nhân đến viện ở giai đoạn muộn của bệnh, khi đã có tình trạng nhiễm khuẩn huyết, sốc nhiễm khuẩn hoặc suy đa tạng..., điều trị khó khăn, chi phí điều trị cao nhưng kết quả không khả quan.
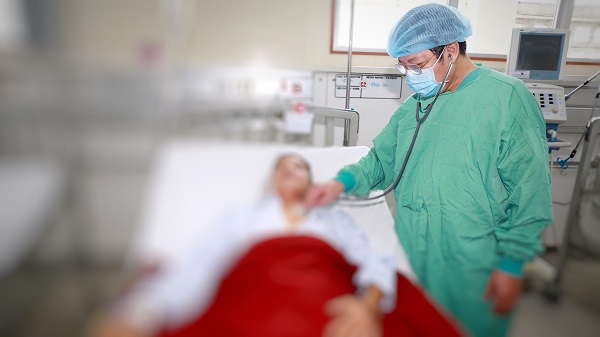 Bệnh nhân Whitmore đang điều trị tại khoa Hồi sức cấp cứu bệnh viện Trung ương Huế. Ảnh: BVCC
Bệnh nhân Whitmore đang điều trị tại khoa Hồi sức cấp cứu bệnh viện Trung ương Huế. Ảnh: BVCC
Bệnh Melioidosis hay còn gọi là bệnh Whitmore, do trực khuẩn gram âm Burkhoderia Pseudomallei gây ra. Vi khuẩn được tìm thấy trong đất, nước bẩn, trong các cánh đồng lúa gạo, và các vùng nước tù đọng trong khu vực, lây lan sang người và động vật qua tiếp xúc trực tiếp với các nguồn ô nhiễm.
Vi khuẩn này còn được quan tâm đến như là một tác nhân tiềm năng trong chiến tranh sinh học và khủng bố sinh học. Melioidosis có nhiều điểm tương đồng với một bệnh ở loài ngựa, lây qua người từ gia súc bị nhiễm bệnh.
Biểu hiện của bệnh Whitmore
Ca bệnh đầu tiên được Alfred Whitmore phát hiện vào năm 1911 tại Myanmar. Melioidosis thường gặp nhiều ở Đông Nam Á và Bắc Úc. Bệnh cũng thấy ở Nam Thái Bình Dương, Châu Phi, Ấn Độ, và Trung Đông. Trong đó Bắc Australia và Đông bắc Thái Lan là các điểm nóng về bệnh này.
Ở Việt Nam: Bệnh Melioidosis được Pons và Advier mô tả lần đầu tiên tại Việt Nam vào năm 1925 ở một phụ nữ trẻ tuổi sống ở ngoại thành Sài Gòn (nay là TP Hồ Chí Minh). Bệnh nhân tử vong trong bệnh cảnh nhiễm khuẩn huyết và đã phân lập được trực khuẩn Whitmore trong máu.
Tỷ lệ tử vong trung bình của Whitmore là 40 - 60%. Khoảng 70% số lượng ca Whitmore nhập viện trong khoảng thời gian từ tháng 9 đến tháng 11.
Tại Bệnh viện TW Huế, trong 5 năm từ 2014-2019 có khoảng 83 trường hợp được chẩn đoán Whitmore (cấy bệnh phẩm dương tính với Burkhoderia Pseudomallei ). Từ tháng 1/2020 đến tháng 9/2020, bệnh viện đã tiếp nhận 11 bệnh nhân. Từ tháng 10/2020 đến giữa tháng 11/2020 có 28 bệnh nhân.
Để chủ động phòng bệnh Whitmore, người dân thực hiện các biện pháp sau:
Hạn chế tiếp xúc với đất hoặc nước bùn ở vùng lũ, đặc biệt là những nơi bị ô nhiễm nặng trước lũ.
Sử dụng giày, dép và găng tay đối với những người thường xuyên việc ngoài trời, tiếp xúc với đất và nước bẩn, nước lụt, đặc biệt đối với những người có nguy cơ cao.
Khi có vết thương hở, vết loét... cần tránh tiếp xúc với đất hoặc nước lũ bị ô nhễm nặng.
Nếu bắt buộc phải tiếp xúc thì sử dụng băng chống thấm và cần được rửa sạch đảm bảo vệ sinh.
Những người có bệnh mạn tính như tiểu đường, suy giảm miễm dịch cần được chăm sóc, bảo vệ các tổn thương để ngăn ngừa nhiễm khuẩn do nước lũ gây ra.
Khi nghi ngờ nhiễm bệnh cần đến cơ sở y tế để được tư vấn, khám phát hiện, xét nghiệm xác định nhiễm vi khuẩn B. pseudomallei và điều trị kịp thời.
Sự tăng đột biến số lượng ca bệnh trong thời gian tháng 9, 10 và 11 tại Viêt Nam là hoàn toàn giống với các nghiên cứu ở các vùng dịch bệnh khác trên thế giới vì số lượng ca bệnh Whitmore có liên quan chặt chẽ và tỷ lệ thuận với lượng mưa hàng năm và đặc bịệt tăng cao sau lũ lụt do sự phát triển mạnh mẽ của vi khuẩn Burkhoderia Pseudomallei .
- Đường lây truyền: Vi khuẩn Whitmore từ môi trường bên ngoài xâm nhập cơ thể chủ yếu qua những vị trí da bị xây xước hoặc qua các vết thương do tai nạn (tai nạn lao động, tai nạn giao thông, chơi thể thao...).
Hoặc hít phải bụi, hơi nước có nhiễm khuẩn hoặc uống nước có nhiễm khuẩn Whitmore. Tại chỗ xâm nhập chúng gây thành các mụn mủ to hoặc nhỏ tùy theo mức độ, đôi khi là một ổ áp-xe lớn.
Ở người có sức đề kháng kém như người đang mắc bệnh nhiễm trùng mạn tính, sử dụng thuốc corticoid kéo dài, bệnh đái tháo đường, bệnh thận hoặc người nghiện rượu, nghiện ma túy... khi vi khuẩn xâm nhập máu sẽ gây nhiễm khuẩn huyết nặng.
Vi khuẩn theo dòng máu đi đến khắp các cơ quan trong cơ thể nhất là gan, lách, phổi gây nên các ổ áp-xe từ nhỏ đến lớn hoặc có thể liên kết với nhau. Nếu không phát hiện sớm và điều trị kịp thời, đúng, bệnh sẽ diễn tiến trầm trọng có thể sốc nhiễm khuẩn gây suy nhiều cơ quan, nhiều tạng, bệnh có tiên lượng xấu, dễ tử vong.
-Yếu tố nguy cơ thường gặp của bệnh Whitmore gồm: đái tháo đường, người nghiện rượu, bệnh phổi mạn, bệnh thận mạn, người sử dụng corticoid hoặc ung thư…Khoảng 37-60% bệnh Melioidosis gặp ở bệnh nhân đái tháo đường.
-Thời gian ủ bệnh từ 1-21 ngày, trung bình 9 ngày. Thời kỳ ủ bệnh ngắn nhất được ghi nhận là 1 ngày, thời gian ủ bệnh dài nhất là 62 năm!.
-Triệu chứng lâm sàng tùy theo thể bệnh: thể tối cấp, cấp tính hoặc mạn tính. Với thể tối cấp, bệnh nhân có thể tử vong nhanh (sau khoảng 48 giờ), tuy nhiên thể bệnh tối cấp gặp không nhiều.
Hầu hết bệnh Whitmore có biểu hiện lâm sàng rất đa dạng, không rõ ràng, tổn thương đa cơ quan: viêm phổi, nhiễm khuẩn huyết, nhiễm khuẩn tản mạn, nhiễm khuẩn khu trú như áp-xe cơ, áp-xe phần mềm, áp- xe gan,viêm hạch, viêm xương...Chẩn đoán dễ bỏ sót và dễ nhầm với bệnh khác, đặc biệt là lao do tính chất tổn thương giống lao.
Thể cấp tính gồm sốt cao, mạch nhanh, khó thở nhanh, đau cơ, gan lách lớn, sốc nhiễm trùng… Tỷ lệ tử vong giai đoạn này lên 90% nếu không được điều trị và 50% khi được điều trị.
Triệu chứng phổ biến nhất của Melioidosis xuất phát từ nhiễm trùng ở phổi. Tình trạng bệnh có thể diễn tiến nhẹ từ viêm phế quản đến viêm phổi nặng, có thể hình thành một khoang chứa mủ (abscess phổi). Bệnh còn có thể biểu hiện khu trú bằng các ổ nhiễm trùng trên da (viêm mô tế bào) kèm với sốt và đau cơ.
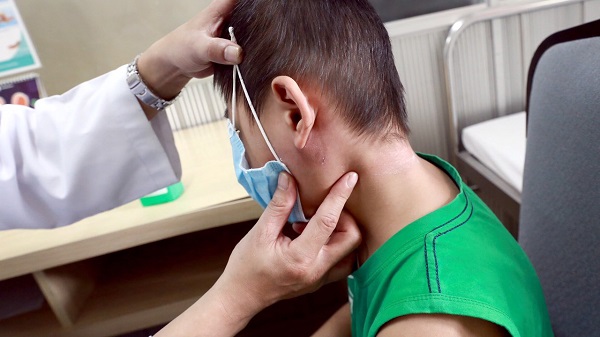 Bệnh nhi mắc abces tuyến mang tai do vi khuẩn Burkhoderia Pseudomalei đang điều trị tại Trung tâm Nhi - Bệnh viện TW Huế. Ảnh: BVCC
Bệnh nhi mắc abces tuyến mang tai do vi khuẩn Burkhoderia Pseudomalei đang điều trị tại Trung tâm Nhi - Bệnh viện TW Huế. Ảnh: BVCC
Vi khuẩn xâm nhập vào cơ thể qua da hoặc được hít vào qua đường hô hấp gây viêm nhiễm ở thần kinh trung ương, tuyến mang tai, xương khớp, gây abscess ở gan và lách, viêm nhiễm đường sinh dục, nhiễm trùng da, cơ vân.
Bệnh có thể lan toả từ da vào máu gây nhiễm khuẩn huyết, hoặc diễn tiến thành một hình thái Melioidosis mạn gây thương tổn đến tim, động mạch chủ bụng, não, gan, thận, khớp, và mắt. Melioidosis cũng có thể lây lan từ người sang người.
Đặc biệt là thể bệnh mạn tính, rất dễ tái phát nếu điều trị không đúng phác đồ. Ngoài ra, việc điều trị thể bệnh mạn tính phải mất nhiều thời gian và tốn kém nên gây khó khăn trong tuân thủ điều trị.
Về chẩn đoán Melioidosis: Việc chẩn đoán xác định Melioidosis được thực hiện dựa trên các xét nghiệm vi sinh học trong máu, nước tiểu, đờm, hoặc tại phần da bị tổn thương.
- Cấy vi khuẩn Burkholderia pseudomallei, làm kháng sinh đồ
- Xét nghiệm máu rất hữu ích để phát hiện sớm các trường hợp cấp tính của melioidosis, nhưng khi kết quả âm tính thì vẫn chưa thể hoàn toàn loại trừ.
Về điều trị bệnh Melioidosis: Điều trị Melioidosis là rất khó khăn do vi khuẩn B. pseudomallei kháng với hầu hết các kháng sinh thông thường.
Điều trị Melioidosis gồm 2 giai đoạn: giai đoạn tấn công (điều trị kháng sinh đường tĩnh mạch) với mục đích ngăn tình trạng nhiễm khuẩn nặng để cứu sống bệnh nhân và giai đoạn duy trì (kháng sinh uống) với mục đích tiêu diệt các vi khuẩn còn sót lại, làm giảm thấp nhất nguy cơ tái phát bệnh .
Thời gian điều trị tấn công từ 2 -8 tuần, điều trị duy trì từ 3-6 tháng hoặc kéo dài hơn phụ thuộc vào bệnh cảnh lâm sàng.
Về phòng ngừa bệnh Melioidosis: Hiện tại chưa có vacxin phòng bệnh. Những vùng có bệnh melioidosis lưu hành, những người bị suy giảm hệ thống miễn dịch (như AIDS, ung thư, những bệnh nhân hóa trị ...) nên tránh tiếp xúc với đất và nước bị ô nhiễm, đặc biệt là ở các khu vực trang trại.
Về tiên lượng của bệnh Melioidosis: Nếu không điều trị, bệnh melioidosis sẽ dẫn đến tử vong. Khi điều trị bằng kháng sinh, các tình trạng nghiêm trọng của bệnh có cơ hội hồi phục 50%, nhưng tỷ lệ tử vong chung vẫn còn cao, trước đây khoảng 40% tùy.
Theo BS CKII Hoàng Thị Lan Hương, Phó giám đốc Bệnh viện Trung ương Huế, cần cảnh giác đến bệnh Melioidosis khi bệnh nhân nhập viện trong khoảng thời gian từ tháng 6 đến tháng 11; có độ tuổi từ 35 trở lên; nhập viện với tình trạng viêm phổi, sốt, đa áp xe; có tiền sử đái tháo đường hoặc người nghiện rượu, bệnh phổi mạn, bệnh thận mạn, người sử dụng corticoid hoặc ung thư...; làm việc trực tiếp với đất hoặc nước thải.
Bệnh Whitmore hoàn toàn có thể phòng tránh và điều trị hiệu quả nếu phát hiện sớm, điều trị bằng các loại kháng sinh đặc hiệu. Những trường hợp tử vong thường do bệnh nhân đến viện ở giai đoạn muộn, khi đã có tình trạng nhiễm khuẩn huyết, sốc nhiễm khuẩn hoặc suy đa tạng.
Sau bão lũ sẽ có rất nhiều vi sinh vật, bụi, rác, chất thải… theo dòng nước tràn ra gây ô nhiễm môi trường, người dân phải đối mặt với rất nhiều bệnh lý truyền nhiễm tiềm ẩn; vì vậy xử lý môi trường ô nhiễm, đảm bảo nguồn nước sạch... và chăm sóc sức khỏe người dân sau lũ lụt là hết sức quan trọng và cấp thiết.
Được biết, trước tình trạng bệnh nhân mắc Whitmore nhập viện tại bệnh viện tăng đột biến trong mùa mưa lũ, Bệnh viện Trung ương Huế đã tổ chức tập huấn nâng cao cảnh giác về bệnh cho các bác sĩ tại bệnh viện.
Trong thời gian tới, bệnh viện sẽ kết hợp với Viện Vi sinh vật và Công nghệ sinh học thuộc Đại học Quốc gia Hà Nội sàng lọc để phát hiện các ca bệnh nghi ngờ bằng kỹ thuật Elisa, hy vọng sẽ mở ra nhiều cơ hội cho bệnh nhân được chẩn đoán, điều trị sớm và có kết quả khả quan hơn.
Theo Thanhthao Suckhoedoisong.vn